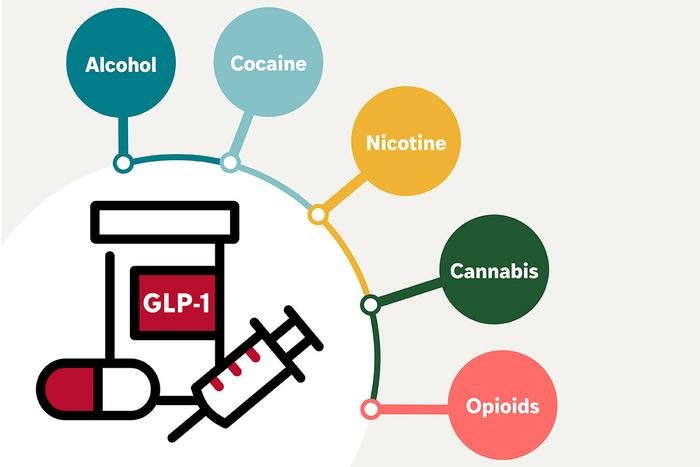
Medikamente aus der Klasse der GLP-1-Rezeptoragonisten (GLP-1-RA) wie Semaglutid und Tirzepatid sind mit einem deutlich geringeren Risiko für die Entstehung und die schweren Komplikationen von Substanzgebrauchsstörungen verbunden – und das unabhängig von der betroffenen Substanz. Dies zeigt eine große Kohortenstudie der Washington University School of Medicine in St. Louis an mehr als 600.000 US-Veteranen mit Typ-2-Diabetes.
Die Analyse umfasste elektronische Gesundheitsdaten von 606.434 Patienten mit Typ-2-Diabetes. Verglichen wurden Personen, die GLP-1-RA erhielten (meist Semaglutid, Liraglutid oder Dulaglutid), mit solchen, die andere Diabetesmedikamente (SGLT2-Inhibitoren) bekamen. Der Beobachtungszeitraum betrug bis zu drei Jahre ab Therapiebeginn.
Bei 524.817 Teilnehmern ohne vorbestehende Substanzstörung war die Einnahme von GLP-1-RA mit einem um 14 Prozent geringeren Risiko für die Neuentstehung einer Substanzgebrauchsstörung assoziiert. Substanzspezifisch sanken die Risiken um 18 Prozent (Alkohol), 14 Prozent (Cannabis), 20 Prozent (Kokain und Nikotin) sowie 25 Prozent (Opioide). Pro 1.000 GLP-1-Anwender traten sieben Neudiagnosen weniger auf.
Bei 81.617 Patienten mit bereits bestehender Substanzstörung reduzierte sich das Risiko schwerer suchtbedingter Ereignisse signifikant: um 30 Prozent für Notaufnahmebesuche, 25 Prozent für Krankenhausaufnahmen, 40 Prozent für Überdosierungen und 50 Prozent für suchtbedingte Todesfälle. Pro 1.000 Betroffene traten zwölf schwere Ereignisse weniger auf.
Die Autoren sehen darin Hinweise auf einen gemeinsamen biologischen Mechanismus: GLP-1-Rezeptoren sind auch in hirnregionen vorhanden, die Belohnungsverarbeitung und Verlangen modulieren. Die Medikamente scheinen nicht spezifisch gegen einzelne Substanzen zu wirken, sondern das generelle Suchtverlangen zu dämpfen – vergleichbar mit der Reduktion von „food noise“ bei Adipositaspatienten, nur hier auf „drug noise“ übertragen.
Seniorautor Ziyad Al-Aly betonte, dass GLP-1-RA potenziell eine einzigartige Doppelfunktion bieten könnten: Behandlung von Diabetes oder Adipositas und gleichzeitig von Suchterkrankungen – auch bei Substanzen wie Methamphetamin, für die es bislang keine zugelassene medikamentöse Therapie gibt. Die Ergebnisse unterstützen die Forderung nach randomisierten klinischen Studien, um GLP-1-Medikamente gezielt als Suchttherapeutika zu prüfen, einschließlich harter Endpunkte wie Überdosierungen und Todesfälle.
Angesichts der millionenfachen Anwendung von GLP-1-Präparaten könnten die Effekte auf Bevölkerungsebene erheblich sein.
(Quelle: Cai M et al., „GLP-1RA and risks of substance use disorders among US veterans with type 2 diabetes: A cohort study“, BMJ, veröffentlicht am 4. März 2026, DOI: 10.1136/bmj.s325; Pressemitteilung der Washington University School of Medicine)
Credits
Sara Moser / WashU Medicine